Topic 80. 医学博士に聞く、緑内障初期症状の早期発見と正しい治療の基礎知識
医学博士に聞く、緑内障初期症状の早期発見と正しい治療の基礎知識
人生100年時代を生きるキーワード・緑内障初期症状
人生100年時代を生きるキーワード・緑内障初期症状
もし眼科検診で「緑内障の傾向がみられる」と言われたらどうしますか?
ご存じのとおり、緑内障は徐々に視野(見える範囲)が狭くなる、代表的な目の病気です。かつてはお年寄りの病気と考えられていましたが、近年の様々な研究結果から、40歳以降、誰にでも発症する可能性があるとわかってきました。
緑内障になったら失明してしまう…と不安に思うことがあるかもしれません。ですが、大切なのは目の状態を日々チェックして、違和感がないか気にしておくことです。緑内障は早期発見・早期治療で、その進行を遅らせることができます。身近な病気の一つである緑内障の初期症状について確認していきましょう。
<目次>
・40歳以上の20人に1人がなるといわれている緑内障とは
・緑内障の初期症状は気がつかないことがほとんど
・気づきにくい緑内障の症状とは
・緑内障が進行すると起こる症状
・初期症状だけでは分からない、緑内障の種類と原因
・緑内障のさまざまな検査方法
・緑内障の治療法
・緑内障を予防するために気をつけるべきこと
・定期的に眼科で検査をしよう
ご存じのとおり、緑内障は徐々に視野(見える範囲)が狭くなる、代表的な目の病気です。かつてはお年寄りの病気と考えられていましたが、近年の様々な研究結果から、40歳以降、誰にでも発症する可能性があるとわかってきました。
緑内障になったら失明してしまう…と不安に思うことがあるかもしれません。ですが、大切なのは目の状態を日々チェックして、違和感がないか気にしておくことです。緑内障は早期発見・早期治療で、その進行を遅らせることができます。身近な病気の一つである緑内障の初期症状について確認していきましょう。
<目次>
・40歳以上の20人に1人がなるといわれている緑内障とは
・緑内障の初期症状は気がつかないことがほとんど
・気づきにくい緑内障の症状とは
・緑内障が進行すると起こる症状
・初期症状だけでは分からない、緑内障の種類と原因
・緑内障のさまざまな検査方法
・緑内障の治療法
・緑内障を予防するために気をつけるべきこと
・定期的に眼科で検査をしよう
40歳以上の20人に1人がなるといわれている緑内障とは
そもそも緑内障とはどのような病気でしょうか。緑内障とは、眼圧が高くなることで視野・視力をつかさどる眼(め)の神経(視神経)に障害を受け、眼で見た情報が脳にうまく伝わらなくなり、視野や視力に障害が起こる病気です。
緑内障を理解するには、眼の構造を知ることが重要です。私たちの眼の内部では、房水(ぼうすい)と呼ばれる水分が作られています。房水は眼の中で循環しており、ボールのように常に内側から圧力をかけています。この眼への圧力のことを眼圧といいます。
そもそも緑内障とはどのような病気でしょうか。緑内障とは、眼圧が高くなることで視野・視力をつかさどる眼(め)の神経(視神経)に障害を受け、眼で見た情報が脳にうまく伝わらなくなり、視野や視力に障害が起こる病気です。
緑内障を理解するには、眼の構造を知ることが重要です。私たちの眼の内部では、房水(ぼうすい)と呼ばれる水分が作られています。房水は眼の中で循環しており、ボールのように常に内側から圧力をかけています。この眼への圧力のことを眼圧といいます。
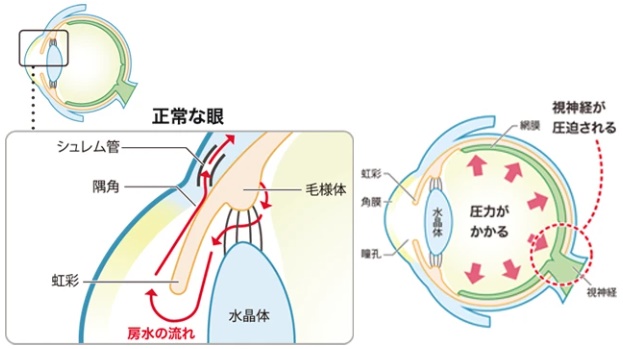
眼圧は一定の値を保っており、一定量の房水が作られると同じ量が排出される仕組みになっています。しかし、生成される房水の量が過剰に増えたり、生成される量は変わらないのに流れ出る量が減少したりすると眼圧は上昇します。房水の量が正常に戻らない、また排出される量が増えずに、眼圧の高い状態が継続すると、視神経を痛めることになります。
一度傷ついた視神経は元に戻ることはありません。緑内障が進行して視野が狭い状態になってしまうと、治療をしても視野を取り戻すことはできないのです。そうならないためにも、緑内障は自覚症状のない早期のうちに発見し、治療を開始することが重要です。
緑内障の初期症状は気がつかないことがほとんど
緑内障の初期症状は、基本的に自覚症状が表れません。緑内障は徐々に進行していく病気なので、ほとんどの場合が初期症状に気がつかず、気がついたときには状態が悪化しているといったことも少なくありません。
例えば「パソコンやスマートフォンの画面がなんだか見えづらい」「いつも読んでいた新聞の文字がかすんで見えるようになってきた」といった目の違和感が出たとき、それが、緑内障によって症状が生じているとすれば、緑内障の初期症状ではなく、それ以上に進行している状態です。
それでは緑内障の症状や原因、治療方法について、詳しく説明していきます。
気づきにくい緑内障の症状とは
緑内障の典型的な症状は、視野が徐々に狭くなる視野狭窄(しやきょうさく)、視野の一部が見えなくなる暗点(あんてん)といった視野障害です。暗点は見え方が暗くなるというわけではなく、ある一点だけが靄(もや)がかかったように見える状態のことを言います。
一度傷ついた視神経は元に戻ることはありません。緑内障が進行して視野が狭い状態になってしまうと、治療をしても視野を取り戻すことはできないのです。そうならないためにも、緑内障は自覚症状のない早期のうちに発見し、治療を開始することが重要です。
緑内障の初期症状は気がつかないことがほとんど
緑内障の初期症状は、基本的に自覚症状が表れません。緑内障は徐々に進行していく病気なので、ほとんどの場合が初期症状に気がつかず、気がついたときには状態が悪化しているといったことも少なくありません。
例えば「パソコンやスマートフォンの画面がなんだか見えづらい」「いつも読んでいた新聞の文字がかすんで見えるようになってきた」といった目の違和感が出たとき、それが、緑内障によって症状が生じているとすれば、緑内障の初期症状ではなく、それ以上に進行している状態です。
それでは緑内障の症状や原因、治療方法について、詳しく説明していきます。
気づきにくい緑内障の症状とは
緑内障の典型的な症状は、視野が徐々に狭くなる視野狭窄(しやきょうさく)、視野の一部が見えなくなる暗点(あんてん)といった視野障害です。暗点は見え方が暗くなるというわけではなく、ある一点だけが靄(もや)がかかったように見える状態のことを言います。
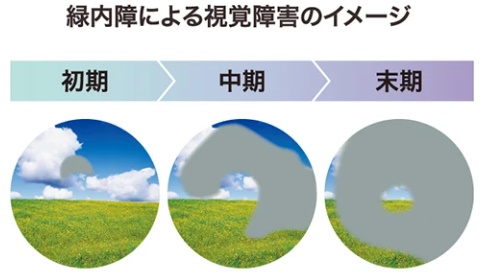
緑内障の初期段階でも視野狭窄や暗点などの症状がありますが、ほんのわずかな変化であるため、私たちが気づくことはほとんどありません。「見えづらい」「目がかすむ」といった目の違和感としてあらわれた頃には緑内障が進んでいる状態です。というのも、普段私たちは両目を使ってモノを見ています。例えば片方の目に異常が表れた場合でも、もう一方の目が無意識にカバーするため、異常に気がつきにくいのです。
緑内障が進行すると起こる症状
緑内障が進行すると視野欠損によって徐々に見えない範囲が広がります。両目でモノを見てもカバーできなくなるため、その症状を自覚していきます。緑内障の進行に伴い、次のような症状があらわれます。
- 緑内障の中期症状
中期になると周辺部に視野欠損の範囲が広がり、初期症状では気が付かなかった「なんとなく周辺の視野がかすれて見えるような気がする」といった自覚症状を感じやすくなります。しかし、中心部分(中心窩=ちゅうしんか)の視野は保たれていますので、まだ著しい視力の低下は起こりません。このためこの時期でも自覚的には気付きにくいのです。
- 緑内障の末期症状
末期になるとすでに視神経の50%ほどが傷つき、視野の中心付近に見えない範囲が表れます。そのため「文字が欠けて見える」「テレビ画面の一部分が見えない」「頻繁に人とぶつかることが増えた」というように、日常生活に支障をきたすようになります。その状況でも治療せずに緑内障を放置してしまうと、最終的には中心部分の視野も欠損し、失明します。
初期症状だけでは分からない、緑内障の種類と原因
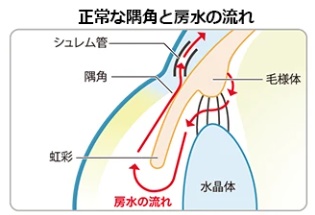
緑内障にはいくつかの種類があり、眼圧を調整している房水の排出部分である隅角(ぐうかく)の状態によって分類されます。
房水の排出口である隅角が開いているが中で目詰まりを起こしているタイプや房水の排出口がせまい(隅角が閉じかけている)タイプがあり、いずれも房水がうまく排出できないことで眼圧が上昇します。その原因は別の疾患や薬の使用によるものもありますが、現在のところ、ほとんどの場合が原因不明です。
それでは、緑内障の種類について詳しく見ていきましょう。
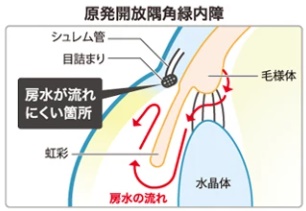
- 原発開放隅角緑内障
房水の排出口が目詰まりを起こしたタイプの緑内障です。日本国内における緑内障患者の約80%を占める、最も多いタイプですが、その原因はわかっていません。徐々に目詰まりを起こし、徐々に病気が進行します。そのため、症状に気づかないまま経過し、ある程度進行した状態で発見されることが多い特徴があります。
緑内障が進行すると起こる症状
緑内障が進行すると視野欠損によって徐々に見えない範囲が広がります。両目でモノを見てもカバーできなくなるため、その症状を自覚していきます。緑内障の進行に伴い、次のような症状があらわれます。
- 緑内障の中期症状
中期になると周辺部に視野欠損の範囲が広がり、初期症状では気が付かなかった「なんとなく周辺の視野がかすれて見えるような気がする」といった自覚症状を感じやすくなります。しかし、中心部分(中心窩=ちゅうしんか)の視野は保たれていますので、まだ著しい視力の低下は起こりません。このためこの時期でも自覚的には気付きにくいのです。
- 緑内障の末期症状
末期になるとすでに視神経の50%ほどが傷つき、視野の中心付近に見えない範囲が表れます。そのため「文字が欠けて見える」「テレビ画面の一部分が見えない」「頻繁に人とぶつかることが増えた」というように、日常生活に支障をきたすようになります。その状況でも治療せずに緑内障を放置してしまうと、最終的には中心部分の視野も欠損し、失明します。
初期症状だけでは分からない、緑内障の種類と原因
緑内障にはいくつかの種類があり、眼圧を調整している房水の排出部分である隅角(ぐうかく)の状態によって分類されます。
房水の排出口である隅角が開いているが中で目詰まりを起こしているタイプや房水の排出口がせまい(隅角が閉じかけている)タイプがあり、いずれも房水がうまく排出できないことで眼圧が上昇します。その原因は別の疾患や薬の使用によるものもありますが、現在のところ、ほとんどの場合が原因不明です。
それでは、緑内障の種類について詳しく見ていきましょう。
- 原発開放隅角緑内障
房水の排出口が目詰まりを起こしたタイプの緑内障です。日本国内における緑内障患者の約80%を占める、最も多いタイプですが、その原因はわかっていません。徐々に目詰まりを起こし、徐々に病気が進行します。そのため、症状に気づかないまま経過し、ある程度進行した状態で発見されることが多い特徴があります。
- 正常眼圧緑内障
原発開放隅角緑内障のうち眼圧が正常範囲内(10~21mmHg)であるにもかかわらず、視神経に障害をきたしている緑内障です。決して珍しいものではなく、開放隅角緑内障のうち90%近くはこのタイプであることが最近の疫学調査でも判明しています。正常眼圧緑内障の場合は眼圧を測定しても正常値を示すため、兆候がなく、他の緑内障のタイプよりも発見が遅くれてしまいがちです。遺伝的な危険因子もあるため、家族(血縁関係)に緑内障の人がいる40代以上の方は、念のため定期検査を受けたほうがよいでしょう。
原発開放隅角緑内障のうち眼圧が正常範囲内(10~21mmHg)であるにもかかわらず、視神経に障害をきたしている緑内障です。決して珍しいものではなく、開放隅角緑内障のうち90%近くはこのタイプであることが最近の疫学調査でも判明しています。正常眼圧緑内障の場合は眼圧を測定しても正常値を示すため、兆候がなく、他の緑内障のタイプよりも発見が遅くれてしまいがちです。遺伝的な危険因子もあるため、家族(血縁関係)に緑内障の人がいる40代以上の方は、念のため定期検査を受けたほうがよいでしょう。
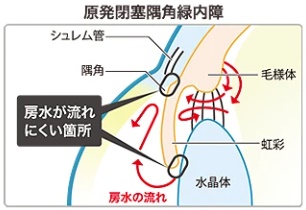
- 原発閉塞(へいそく)隅角緑内障
房水の排出口がせまい(隅角が閉じかけている)タイプの緑内障です。急に隅角が完全に閉じてしまうと、急激な眼圧上昇が起こります。それにより、急性緑内障発作を引き起こすこともあります。症状として、朝靄のように目がかすみ、白目に充血が起こり、目が重たく感じます。さらに発作が悪化すると、ひどい眼痛や頭痛、吐き気が出てきます。
特に眼科検診の際、浅前房(せんぜんぼう)があると言われた方はこの急性緑内障発作が起こりやすいと言われています。例えば、夜中にひどい眼痛・頭痛の症状が表れたときは、内科ではなく眼科へ行くようにしましょう。
房水の排出口がせまい(隅角が閉じかけている)タイプの緑内障です。急に隅角が完全に閉じてしまうと、急激な眼圧上昇が起こります。それにより、急性緑内障発作を引き起こすこともあります。症状として、朝靄のように目がかすみ、白目に充血が起こり、目が重たく感じます。さらに発作が悪化すると、ひどい眼痛や頭痛、吐き気が出てきます。
特に眼科検診の際、浅前房(せんぜんぼう)があると言われた方はこの急性緑内障発作が起こりやすいと言われています。例えば、夜中にひどい眼痛・頭痛の症状が表れたときは、内科ではなく眼科へ行くようにしましょう。
- 発達緑内障
生まれつき隅角の構造に異常があることで、引き起こされる緑内障です。赤ちゃんのうちから緑内障を発症すると、羞明(しゅうめい、極端に光をまぶしがる)、まぶたのピクピク痙攣(けいれん)、黒目が大きくなる(牛眼)といった症状がみられます。赤ちゃん自身が症状を訴えることができないので、周りの大人がこれらの症状に気がついてあげることが重要です。
- 続発緑内障
ぶどう膜炎など他の目の病気や、糖尿病や脳疾患といった全身の病気など、別の病気によって眼圧が上昇し、引き起こされる緑内障です。この場合は、原因となる病気を治療していくことが重要になります。
緑内障のさまざまな検査方法
緑内障は初期症状の自覚がほとんどないからこそ、検査がとても重要です。
緑内障の診断には、眼圧や眼底検査、視野検査、OCT検査など様々な検査が必要です。成人病検査をする際は眼科検査を一緒に受けるようにしましょう。また、検査の際、視神経乳頭陥凹(かんおう)拡大と診断された場合、緑内障の疑いもあります。できるだけ早めに眼科で詳しい検査を受けるようにしてください。
- 眼圧検査
よくある眼圧検査は、目に圧縮した空気を当てることで眼圧を測定する方法です。空気がシュッと当たるので驚いて目をつむってしまったりすることはあるかもしれませんが、痛みや苦痛を感じることはあまりありません。
- 眼底検査
眼底検査では、視神経乳頭陥凹の状態を確認することができます。最初に専用の点眼薬を使用して、散瞳(瞳孔を開く)させます。その後、眼底カメラなどの機械を用いて、眼底の状態を確認します。散瞳により、光がまぶしく感じたりはしますが、痛みはなく、短時間で終わる検査です。
- 視野検査
機械を使って、見えている範囲を検査します。片目ずつ真正面を向いたまま光の点が見えたらボタンを押すといったような検査方法です。視野検査の最中は、その光を探そうとしてキョロキョロ視点を動かすと、検査の意味がなくなってしまうので注意しましょう。
- OCT(眼底三次元画像解析)検査
OCT検査とは、赤外線(近赤外光)を利用し、網膜の断面図を撮影することで、視神経乳頭の断層、網膜神経の厚みなどを三次元的に状態の確認ができる検査です。これにより、網膜を精密に把握することができるため、眼圧検査や眼底検査だけでは気づきにくかった、初期段階の緑内障の発見にもつながる検査です。
- 隅角検査
緑内障のタイプを診断するために必要な検査です。隅角検査専用のコンタクトレンズのようなものを用いて、隅角の状態を確認します。その際、痛みを感じないように麻酔薬の点眼や、角膜保護剤などを利用し、検査の負担がかからないようにします。麻酔をしているため、検査自体の痛みを感じることはありません。
たとえば、眼底検査で視神経が障害を受けている部分を確認し、ほぼ一致する箇所の視野の異常が認められる場合、緑内障の可能性が高くなります。緑内障診断後も、進行具合や治療の効果を確認するために定期的な検査が行われます。
緑内障の治療法
緑内障の治療は、欠損した視野を回復させるのではなく、眼圧を下げることを目的として治療します。基本的な考え方は「眼圧を下げて網膜神経を守ることで、緑内障の症状を悪化させない」ということです。眼圧を下げるための治療として、薬物療法、レーザー療法、手術の三種類が挙げられます。
- 薬物療法
緑内障の進行具合や眼圧の数値から治療方針を決め、眼圧を下げる効果のある点眼薬の投与から治療を開始するのが一般的です。一種類の点眼薬ではうまく眼圧のコントロールができない場合は、複数の点眼薬を使用することもあります。
- レーザー療法
薬物療法だけでは十分に眼圧が下がらない場合は、房水の循環を改善させるレーザー治療を行います。眼の虹彩(こうさい)という部分にレーザーを当て、房水の流れを変えていく方法と、隅角部分にレーザーを当てて排出口を広くする方法があります。レーザー治療は入院ではなく、外来で行うことがほとんどです。
- 手術
薬物療法やレーザー療法を行っても十分に眼圧が下がらない場合は、手術が適応されます。手術と聞くと怖いと感じますが、ほとんどの場合、局所麻酔をして短時間(30~60分程度)で終わるものです。
いずれも緑内障を完治させるものではなく、進行を抑えるための治療です。点眼薬の使用や手術によって視力が回復したり視野が広くなったりすることはないので、早期の発見が重要です。
緑内障を予防するために気をつけるべきこと
緑内障を引き起こす決定的な原因は解明されていません。一方で、緑内障を発症しやすい傾向はある程度わかっており、加齢や喫煙、高血圧や糖尿病など持病のある方は緑内障を発症するリスクが高いと言われています。その他、普段の生活習慣やストレスも危険因子の一つです。それでは、緑内障を予防するには具体的にどのようなことに気をつけるべきでしょうか。
- 食生活を見直そう
偏った食事や、アルコールやコーヒーなどのカフェイン類の取りすぎは体の血流を悪くするため、控えるようにしましょう。血流が悪くなると房水の循環も悪くなりますので、食生活を見直すことも緑内障の予防には重要です。目に良いと言われる成分「アントシアニン」を多く含む食べものは、ブルーベリーやカシスなどがあり、アントシアニンは目の周りの血流を良くする働きがあるといわれています。
- 生活習慣の改善で目をいたわろう
緑内障の予防には、ストレスをためこまない規則正しい生活が有効です。併せて、長時間のスマートフォンやパソコンの使用、姿勢が悪い、暗い場所で本読むことも目に悪いとされる生活習慣です。目を使い過ぎたと感じたときは、その日のうちに和らげることを意識してみてください。また、ネクタイの着用は頸(けい)静脈が圧迫され、眼圧が上昇する原因となることがわかっています。無理にきつく締めないよう気をつけましょう。
定期的に眼科で検査をしよう
緑内障は気づかないうちに、徐々に進行していくのが特徴です。一度傷ついた視神経や狭くなった視野をもとに戻すことができません。
何よりも大切なことは、緑内障を早期発見して治療を開始することです。40歳を超えたら少なくとも年に1回、定期的な眼科検診を受けることをおすすめします。早くに治療を開始することで、緑内障を発症した場合でも長い年月にわたって視野と視力を維持していくことができます。
あなたの目はあなた自身でしか守ることができないという自覚を持って行動しましょう。
(取材・文 田代のぞみ)
監修:梶田雅義
生まれつき隅角の構造に異常があることで、引き起こされる緑内障です。赤ちゃんのうちから緑内障を発症すると、羞明(しゅうめい、極端に光をまぶしがる)、まぶたのピクピク痙攣(けいれん)、黒目が大きくなる(牛眼)といった症状がみられます。赤ちゃん自身が症状を訴えることができないので、周りの大人がこれらの症状に気がついてあげることが重要です。
- 続発緑内障
ぶどう膜炎など他の目の病気や、糖尿病や脳疾患といった全身の病気など、別の病気によって眼圧が上昇し、引き起こされる緑内障です。この場合は、原因となる病気を治療していくことが重要になります。
緑内障のさまざまな検査方法
緑内障は初期症状の自覚がほとんどないからこそ、検査がとても重要です。
緑内障の診断には、眼圧や眼底検査、視野検査、OCT検査など様々な検査が必要です。成人病検査をする際は眼科検査を一緒に受けるようにしましょう。また、検査の際、視神経乳頭陥凹(かんおう)拡大と診断された場合、緑内障の疑いもあります。できるだけ早めに眼科で詳しい検査を受けるようにしてください。
- 眼圧検査
よくある眼圧検査は、目に圧縮した空気を当てることで眼圧を測定する方法です。空気がシュッと当たるので驚いて目をつむってしまったりすることはあるかもしれませんが、痛みや苦痛を感じることはあまりありません。
- 眼底検査
眼底検査では、視神経乳頭陥凹の状態を確認することができます。最初に専用の点眼薬を使用して、散瞳(瞳孔を開く)させます。その後、眼底カメラなどの機械を用いて、眼底の状態を確認します。散瞳により、光がまぶしく感じたりはしますが、痛みはなく、短時間で終わる検査です。
- 視野検査
機械を使って、見えている範囲を検査します。片目ずつ真正面を向いたまま光の点が見えたらボタンを押すといったような検査方法です。視野検査の最中は、その光を探そうとしてキョロキョロ視点を動かすと、検査の意味がなくなってしまうので注意しましょう。
- OCT(眼底三次元画像解析)検査
OCT検査とは、赤外線(近赤外光)を利用し、網膜の断面図を撮影することで、視神経乳頭の断層、網膜神経の厚みなどを三次元的に状態の確認ができる検査です。これにより、網膜を精密に把握することができるため、眼圧検査や眼底検査だけでは気づきにくかった、初期段階の緑内障の発見にもつながる検査です。
- 隅角検査
緑内障のタイプを診断するために必要な検査です。隅角検査専用のコンタクトレンズのようなものを用いて、隅角の状態を確認します。その際、痛みを感じないように麻酔薬の点眼や、角膜保護剤などを利用し、検査の負担がかからないようにします。麻酔をしているため、検査自体の痛みを感じることはありません。
たとえば、眼底検査で視神経が障害を受けている部分を確認し、ほぼ一致する箇所の視野の異常が認められる場合、緑内障の可能性が高くなります。緑内障診断後も、進行具合や治療の効果を確認するために定期的な検査が行われます。
緑内障の治療法
緑内障の治療は、欠損した視野を回復させるのではなく、眼圧を下げることを目的として治療します。基本的な考え方は「眼圧を下げて網膜神経を守ることで、緑内障の症状を悪化させない」ということです。眼圧を下げるための治療として、薬物療法、レーザー療法、手術の三種類が挙げられます。
- 薬物療法
緑内障の進行具合や眼圧の数値から治療方針を決め、眼圧を下げる効果のある点眼薬の投与から治療を開始するのが一般的です。一種類の点眼薬ではうまく眼圧のコントロールができない場合は、複数の点眼薬を使用することもあります。
- レーザー療法
薬物療法だけでは十分に眼圧が下がらない場合は、房水の循環を改善させるレーザー治療を行います。眼の虹彩(こうさい)という部分にレーザーを当て、房水の流れを変えていく方法と、隅角部分にレーザーを当てて排出口を広くする方法があります。レーザー治療は入院ではなく、外来で行うことがほとんどです。
- 手術
薬物療法やレーザー療法を行っても十分に眼圧が下がらない場合は、手術が適応されます。手術と聞くと怖いと感じますが、ほとんどの場合、局所麻酔をして短時間(30~60分程度)で終わるものです。
いずれも緑内障を完治させるものではなく、進行を抑えるための治療です。点眼薬の使用や手術によって視力が回復したり視野が広くなったりすることはないので、早期の発見が重要です。
緑内障を予防するために気をつけるべきこと
緑内障を引き起こす決定的な原因は解明されていません。一方で、緑内障を発症しやすい傾向はある程度わかっており、加齢や喫煙、高血圧や糖尿病など持病のある方は緑内障を発症するリスクが高いと言われています。その他、普段の生活習慣やストレスも危険因子の一つです。それでは、緑内障を予防するには具体的にどのようなことに気をつけるべきでしょうか。
- 食生活を見直そう
偏った食事や、アルコールやコーヒーなどのカフェイン類の取りすぎは体の血流を悪くするため、控えるようにしましょう。血流が悪くなると房水の循環も悪くなりますので、食生活を見直すことも緑内障の予防には重要です。目に良いと言われる成分「アントシアニン」を多く含む食べものは、ブルーベリーやカシスなどがあり、アントシアニンは目の周りの血流を良くする働きがあるといわれています。
- 生活習慣の改善で目をいたわろう
緑内障の予防には、ストレスをためこまない規則正しい生活が有効です。併せて、長時間のスマートフォンやパソコンの使用、姿勢が悪い、暗い場所で本読むことも目に悪いとされる生活習慣です。目を使い過ぎたと感じたときは、その日のうちに和らげることを意識してみてください。また、ネクタイの着用は頸(けい)静脈が圧迫され、眼圧が上昇する原因となることがわかっています。無理にきつく締めないよう気をつけましょう。
定期的に眼科で検査をしよう
緑内障は気づかないうちに、徐々に進行していくのが特徴です。一度傷ついた視神経や狭くなった視野をもとに戻すことができません。
何よりも大切なことは、緑内障を早期発見して治療を開始することです。40歳を超えたら少なくとも年に1回、定期的な眼科検診を受けることをおすすめします。早くに治療を開始することで、緑内障を発症した場合でも長い年月にわたって視野と視力を維持していくことができます。
あなたの目はあなた自身でしか守ることができないという自覚を持って行動しましょう。
(取材・文 田代のぞみ)
監修:梶田雅義